大腸ポリープと大腸がんについて
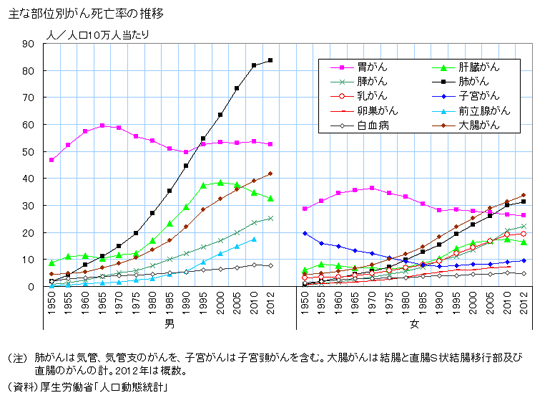
厚生労働省が発表している人口動態統計の、男女別の部位別がん死亡率(人口10万対)をみますと、男女共通で、ここ数年大腸がんによる死亡率が急激に高まってきているのです。特に、女性の大腸がんは、2005年以降は死亡率1位になりました。男性では肺がん、胃がんに次いで第3位と高頻度です。
これまでは、胃がん、肺がん、女性特有の子宮がんが主ながんとして認知されていましたが、これからは「大腸がん」についても理解を深めなければいけません。
大腸がんの危険因子 ~どんな人がなりやすいの?~
以下の項目に当てはまる内容が多い方は要注意です。一度検査を受けることをお勧めいたします。
- 運動不足
- 肥満
- 肉類などの動物性脂肪の多い食生活
- 野菜や果物をあまり食べない
- お酒をたくさん飲む
- 大腸にポリープと呼ばれる良性の腫瘍(しゅよう)がある
- 潰瘍性大腸炎(かいようせいだいちょうえん)に長期間かかったことがある
- 家族の中に大腸がんにかかった人がいる
大腸がんは、年々増え続けています。
これは、食生活の欧米化に伴い、高脂肪の食生活が原因といわれています。
大腸がんの自覚症状
大腸ポリープや大腸がんの怖いところは、かなり進行するまで症状がないということです。
おしりからの出血や便秘などの症状が出現して病院を受診する頃には、手遅れになるまで進行していたというケースがよくあります。
- 排便の変化
-
- 血便(血液が混じった便)が出る
- おしりから血(下血:げけつ)が出る
- 便が細くなる
- 下痢と便秘を繰り返す
- 便が残っている感じがする
- お腹の変化
-
- お腹が張っていると感じる
- 腹痛が起きる
- お腹にしこりがある
- その他の変化
-
- 貧血が起きる
- 嘔吐(おうと)する
- 急に体重が落ちている
早期の大腸がんの場合、自覚症状はほとんどありません。大腸がんの症状として多いのが血便ですが、がんだとは思わず、同じく血便が出る痔だと思い込んでしまう方は少なくありません。
大腸がんは、見つけるのが早ければ早いほど、完全に治る可能性が高くなります。早期の段階で発見できるように、血便が出たら消化器科や胃腸科、肛門科などで、できるだけ早く診てもらうことが大切です。
大腸ポリープと大腸がんの関係
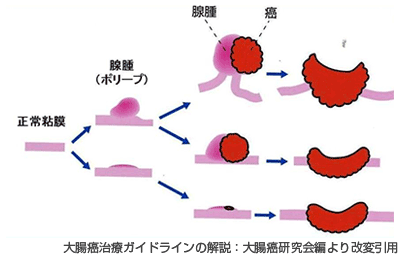
多くの大腸がんは、大腸ポリープを長年放置した結果生じます。
大腸がんの多くは「良性大腸ポリープ→早期大腸がん→進行大腸がん」といった順序で進行していきます。「良性大腸ポリープ」の段階であれば、内視鏡で完全に治すことができます(大腸ポリペクトミー)。
「進行大腸がん」は内視鏡で治すことができず、手術で大腸を切除するしかないので、こちらも治療方針について悩む余地はあまりありません。
「早期大腸がん」は内視鏡治療で治癒できるものと、手術が必要なものがあります。拡大内視鏡検査や色素内視鏡検査など詳細な検査を行って、治療方針を決定します。
大腸ポリープはほとんどの例で進行するまで症状がありません。大腸がんで命を落とさないためには、定期的に大腸内視鏡検査を受けて、大腸ポリープのうちに切除しておくことが重要です(健康診断などで広く行われている便潜血検査では、大腸ポリープや早期大腸がんを発見するのは困難です)。
ですから40代になれば、一度は大腸内視鏡検査を受けることをおすすめします。
ポリペクトミーと内視鏡的粘膜切除術(EMR)
内視鏡を使って大腸の良性ポリープやがんを切除する治療を内視鏡治療といいます。
内視鏡でポリープ(早期がん)を切除する代表的な方法には、ポリペクトミーと内視鏡的粘膜切除術(EMR:endoscopic mucosal resection)があります。腫瘍(良性ポリープやがん)の形と大きさに応じて使い分けます。
ポリペクトミー
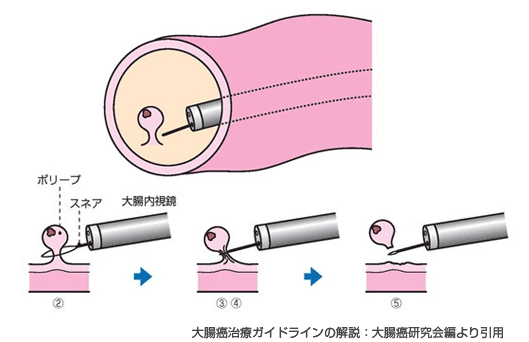
茎をもったポリープに対して用いる方法です。
ポリープの茎にスネアという金属製の輪をかけて、高周波電流を流して茎を焼き切ります。
内視鏡的粘膜切除術(EMR)
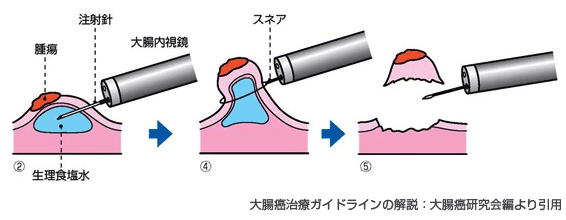
茎をもたない平たい腫瘍に対して用います。
ポリープの下の粘膜下層に生理食塩水などを注射して腫瘍を固有筋層から持ち上げてから、ポリペクトミーと同じようにスネアを使って腫瘍を切り取ります。
大腸がんの手術
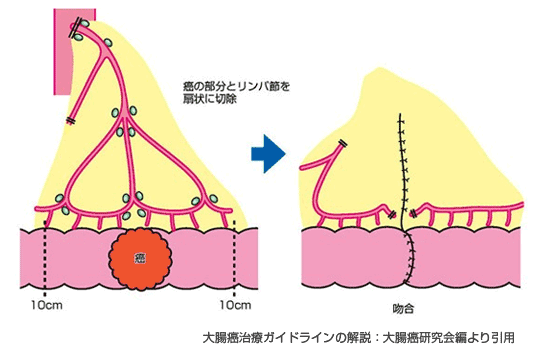
- 大腸がんが存在する部位の腸管を、がん組織から10cm程度距離を確保して切除します。
- 大腸の周囲に存在するリンパ節も同時に切除します(リンパ節転移があってもなくても一緒に切除します。
これを予防的リンパ節郭清といいます)。 - 切除した腸管をつなぎます(吻合)。